Dyskopatia – czy da się wyleczyć bez operacji? Fakty i mity.
Czas czytania: ok. 12 minut

📋 W SKRÓCIE:
Dyskopatia to jedno z najczęstszych schorzeń kręgosłupa, które dotyka nawet 80% dorosłych Polaków w pewnym momencie życia. Dobra wiadomość? W ponad 90% przypadków dyskopatię można skutecznie leczyć bez operacji – poprzez fizjoterapię, odpowiednie ćwiczenia i zmianę nawyków. W tym artykule obalamy najczęstsze mity, przedstawiamy sprawdzone metody leczenia i wyjaśniamy, kiedy operacja rzeczywiście jest konieczna.
Diagnoza „dyskopatia” brzmi groźnie i często budzi lęk przed operacją, kalectwem czy życiem z przewlekłym bólem. Internet pełen jest sprzecznych informacji – jedni twierdzą, że dyskopatia to wyrok, inni że wystarczy kilka ćwiczeń. Gdzie leży prawda?
W tym artykule dowiesz się:
- Czym naprawdę jest dyskopatia i jak powstaje
- Które objawy wymagają pilnej interwencji, a które można leczyć zachowawczo
- Co mówi nauka o leczeniu dyskopatii bez operacji
- Jakie ćwiczenia pomagają, a jakie mogą zaszkodzić
- Kiedy operacja jest jedynym rozwiązaniem
- Jak zapobiegać nawrotom
📑 Spis treści
- Czym jest dyskopatia? Anatomia problemu
- Objawy dyskopatii – jak ją rozpoznać?
- Przyczyny dyskopatii – dlaczego dysk się zużywa?
- Fakty i mity o dyskopatii – co mówi nauka?
- Czy dyskopatię można wyleczyć bez operacji?
- Ćwiczenia przy dyskopatii – które pomagają?
- Kiedy operacja jest konieczna? Red flags
- Rehabilitacja dyskopatii w gabinecie PureRehab
- Jak zapobiegać nawrotom dyskopatii?
- FAQ – Najczęstsze pytania o dyskopatię
1. Czym jest dyskopatia? Anatomia problemu
Dyskopatia (łac. discopathia) to ogólne określenie na choroby i zwyrodnienia dysków międzykręgowych. Nie jest to jedna konkretna choroba, ale spektrum zmian – od niewielkiego wysychania dysku po pełną przepuklinę uciskającą rdzeń kręgowy.
Dysk międzykręgowy – Twój naturalny amortyzator
Wyobraź sobie dysk jako pączka z nadzieniem:
- Pierścień włóknisty (annulus fibrosus) – zewnętrzna, twarda warstwa (jak ciasto pączka)
- Jądro miażdżyste (nucleus pulposus) – galaretowata substancja wewnątrz (jak nadzienie)
Dyski działają jak amortyzatory między kręgami – pochłaniają wstrząsy, umożliwiają ruchy kręgosłupa i chronią struktury nerwowe. Problem zaczyna się, gdy „ciasto” pęka, a „nadzienie” zaczyna wyciekać…
Etapy degeneracji dysku
| Etap | Co się dzieje | Objawy |
|---|---|---|
| 1. Degeneracja | Dysk traci wodę, staje się mniej elastyczny | Sztywność, dyskomfort |
| 2. Wybrzuszenie (protruzja) | Dysk wypukla się, ale pierścień jest nienaruszony | Ból pleców, czasem promieniujący |
| 3. Przepuklina (ekstruzja) | Jądro przebija pierścień i uciska struktury | Ból, drętwienie, osłabienie |
| 4. Sekwestracja | Fragment dysku odrywa się | Silny ból, możliwe objawy neurologiczne |
Ważne: Sama obecność zmian na MRI nie oznacza, że musisz mieć objawy! Badania pokazują, że u 30-40% osób bez bólu pleców MRI wykazuje dyskopatię. To dlatego diagnozę stawia się na podstawie objawów + badań obrazowych, a nie samego MRI.
2. Objawy dyskopatii – jak ją rozpoznać?
Objawy dyskopatii zależą od lokalizacji i stopnia zaawansowania zmian. Najczęściej dotknięte są odcinki lędźwiowy (L4-L5, L5-S1) i szyjny (C5-C6, C6-C7).
Dyskopatia szyjna vs lędźwiowa – porównanie objawów
| Dyskopatia SZYJNA | Dyskopatia LĘDŹWIOWA |
|---|---|
| Ból karku, ramion, łopatek | Ból dolnej części pleców |
| Promieniowanie do ręki, dłoni | Promieniowanie do pośladka, nogi, stopy |
| Drętwienie palców ręki | Drętwienie palców stopy |
| Osłabienie chwytu | Osłabienie nogi, opadanie stopy |
| Bóle głowy (potylica) | Ból przy siedzeniu, kaszlu, kichaniu |
| Zawroty głowy (rzadko) | Rwa kulszowa |
Typowe objawy wskazujące na dyskopatię:
- Ból nasilający się przy siedzeniu – ciśnienie na dysk wzrasta o 40%
- Ból przy pochylaniu się do przodu – zwiększa nacisk na tylną część dysku
- Ból przy kaszlu, kichaniu, parciu – gwałtowny wzrost ciśnienia śródbrzusznego
- Ból promieniujący – wzdłuż przebiegu nerwu (ręka/noga)
- Drętwienie i mrowienie – w obszarze unerwienia uciskanego korzenia
- Osłabienie mięśni – trudności z chwytem/chodzeniem
- Sztywność poranna – dyski nawadniają się w nocy i są „pełniejsze” rano
3. Przyczyny dyskopatii – dlaczego dysk się zużywa?
Dyskopatia to proces wieloczynnikowy. Nie ma jednej przyczyny – zwykle to kombinacja kilku elementów:
Czynniki, na które NIE masz wpływu:
- Wiek – po 30. roku życia dyski naturalnie tracą wodę i elastyczność
- Genetyka – predyspozycje rodzinne (słabsza jakość kolagenu)
- Przebyte urazy – wypadki, upadki, mikrourazy
Czynniki, na które MASZ wpływ:
- Siedzący tryb życia – osłabienie mięśni stabilizujących
- Nadwaga/otyłość – dodatkowe obciążenie dysków
- Palenie tytoniu – upośledza ukrwienie dysków (!)
- Nieprawidłowa technika podnoszenia – gwałtowne przeciążenia
- Długotrwałe siedzenie/stanie – jednostronne obciążenie
- Brak aktywności fizycznej – dyski „odżywiają się” ruchem
- Złe nawyki posturalne – chroniczne przeciążenie niektórych segmentów
💡 Czy wiesz, że? Dyski międzykręgowe nie mają własnego ukrwienia. Odżywiają się poprzez dyfuzję – wchłanianie substancji odżywczych podczas ruchu. Dlatego siedzący tryb życia dosłownie „głodzi” Twoje dyski!
➔ Przeczytaj też: Ból pleców przy pracy zdalnej – 5 ćwiczeń, które zrobisz przy biurku
4. Fakty i mity o dyskopatii – co mówi nauka?
Wokół dyskopatii narosło wiele mitów, które straszą pacjentów i prowadzą do błędnych decyzji. Czas je obalić:
| ❌ MIT | ✅ FAKT |
|---|---|
| „Dyskopatia = operacja” | Ponad 90% przypadków leczy się bez operacji. Chirurgia to ostateczność. |
| „Przy dyskopatii trzeba leżeć” | Ruch jest lekarstwem! Leżenie dłuższe niż 2-3 dni pogarsza rokowanie. |
| „Dysk się zregeneruje” | Dysk nie regeneruje się jak mięsień, ale organizm może się zaadaptować, a przepuklina może się zmniejszyć. |
| „Zły MRI = silny ból” | Brak korelacji! 40% osób bez bólu ma zmiany na MRI. |
| „Dyskopatia to koniec sportu” | Wiele osób wraca do aktywności, a regularne ćwiczenia ZAPOBIEGAJĄ nawrotom. |
| „Kręgarz postawi dysk na miejsce” | Dysku nie da się „wcisnąć” z powrotem. Manipulacje mogą pomóc w bólu, ale nie naprawią dysku. |
| „Operacja rozwiązuje problem na zawsze” | 15-20% operowanych ma nawrót w ciągu 10 lat, często na sąsiednim poziomie. |
🔬 Najważniejszy fakt: Badania pokazują, że większość przepuklin dyskowych zmniejsza się samoistnie w ciągu 6-12 miesięcy dzięki procesom resorpcji. Organizm dosłownie „zjada” wylaną część dysku. Warunek? Odpowiednie postępowanie zachowawcze, a nie bierne czekanie.
5. Czy dyskopatię można wyleczyć bez operacji?
Krótka odpowiedź: TAK, w zdecydowanej większości przypadków.
Aktualne wytyczne (NICE, American College of Physicians, Polskie Towarzystwo Fizjoterapii) jednoznacznie wskazują, że leczenie zachowawcze powinno być pierwszym wyborem w dyskopatii bez objawów neurologicznych.
Leczenie zachowawcze – co naprawdę działa?
| Metoda | Skuteczność | Kiedy stosować |
|---|---|---|
| Fizjoterapia (ćwiczenia + terapia manualna) | ⭐⭐⭐⭐⭐ | Podstawa leczenia od początku |
| Ćwiczenia stabilizacyjne | ⭐⭐⭐⭐⭐ | Codziennie, długoterminowo |
| Metoda McKenzie | ⭐⭐⭐⭐ | Szczególnie przy bólu promieniującym |
| Terapia manualna | ⭐⭐⭐⭐ | W połączeniu z ćwiczeniami |
| Edukacja pacjenta | ⭐⭐⭐⭐ | Zmiana nawyków i przekonań |
| Leki (NLPZ, miorelaksanty) | ⭐⭐⭐ | Krótkoterminowo, na ostry ból |
| Iniekcje nadtwardówkowe | ⭐⭐⭐ | Gdy fizjoterapia nie wystarcza |
| Operacja | ⭐⭐⭐⭐ | Red flags lub brak poprawy po 6-12 tyg. |
🏆 Złoty standard: Fizjoterapia + ćwiczenia domowe + edukacja = najskuteczniejsza kombinacja
6. Ćwiczenia przy dyskopatii – które pomagają, a które szkodzą?
Odpowiednie ćwiczenia to fundament leczenia dyskopatii. Jednak nie wszystkie są bezpieczne, a niektóre mogą nawet pogorszyć stan. Kluczowa zasada: jeśli ćwiczenie nasila ból promieniujący – przerwij je natychmiast.

Ćwiczenie 1: Pozycja Williamsa (odciążająca)
Cel: Natychmiastowe odciążenie dysku i zmniejszenie ucisku na nerw
Kiedy: W ostrym bólu, jako pozycja ulgi
Wykonanie:
- Połóż się na plecach na twardym podłożu (dywan, mata)
- Zegnij nogi w kolanach i oprzyj łydki na krześle/pufie
- Uda powinny być prostopadle do podłoża
- Pozostań w tej pozycji 10-20 minut, oddychając spokojnie
💡 Dlaczego działa? Ta pozycja maksymalnie zmniejsza ciśnienie na dyski lędźwiowe i rozluźnia napięte mięśnie przykręgosłupowe.
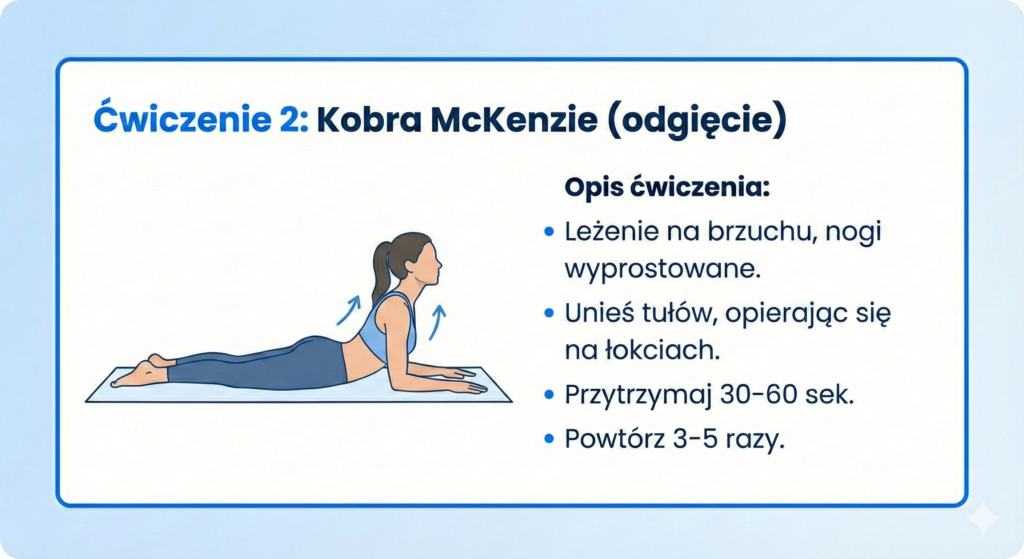
Ćwiczenie 2: Kobra (metoda McKenzie)
Cel: Centralizacja bólu – „cofnięcie” bólu z nogi do pleców (to dobry znak!)
Kiedy: Przy dyskopatii lędźwiowej, gdy ból nasila się przy siedzeniu/pochylaniu
Wykonanie:
- Połóż się na brzuchu, ręce wzdłuż ciała, odpocznij 2-3 minuty
- Oprzyj się na łokciach, unosząc tułów – biodra na podłodze
- Jeśli nie boli – powoli wyprostuj ręce (pełna kobra)
- Wytrzymaj 1-2 sekundy na górze, wróć do pozycji leżącej
- Powtórz 10 razy, wykonuj kilka razy dziennie
⚠️ WAŻNE: Jeśli ćwiczenie NASILA ból w nodze – przerwij je! To oznacza, że przeprost nie jest dla Ciebie odpowiednią strategią. Niektórzy pacjenci reagują lepiej na zgięcie – potrzebna indywidualna ocena fizjoterapeuty.
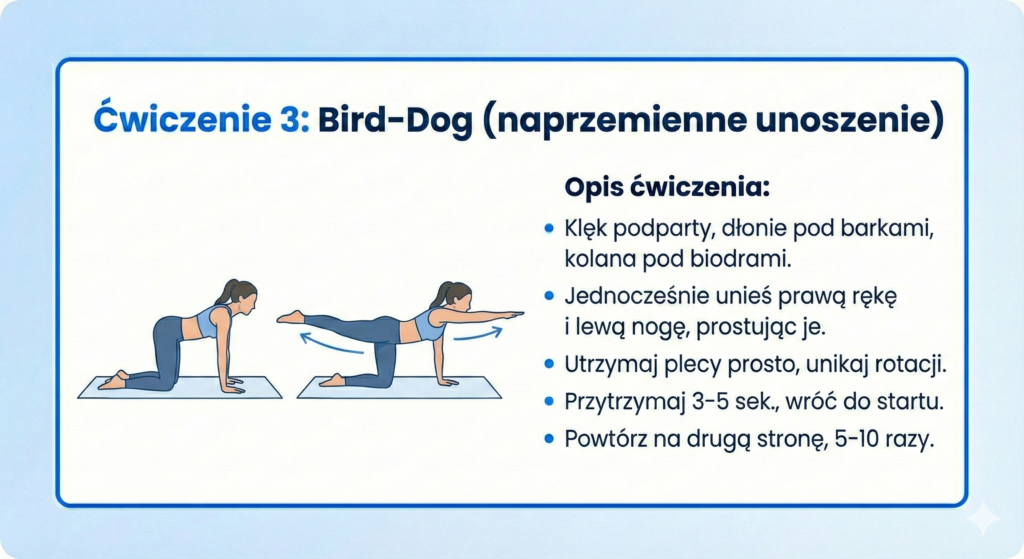
Ćwiczenie 3: Bird-dog (stabilizacja)
Cel: Wzmocnienie mięśni stabilizujących kręgosłup (core)
Kiedy: Po ustąpieniu ostrego bólu, jako ćwiczenie profilaktyczne
Wykonanie:
- Przyjmij pozycję klęku podpartego (na czworakach)
- Napnij mięśnie brzucha – wyobraź sobie, że ktoś zaraz Cię uderzy w brzuch
- Powoli wyprostuj prawą rękę do przodu i lewą nogę do tyłu
- Utrzymaj linię prostą: ręka-tułów-noga (nie wyginaj się!)
- Wytrzymaj 5 sekund, wróć do pozycji wyjściowej
- Powtórz z drugą stroną. Wykonaj 10 powtórzeń na stronę.
🎯 Kluczowe: Ruch powinien być POWOLNY i KONTROLOWANY. Nie chodzi o zakres, ale o stabilność!
❌ Czego absolutnie NIE robić przy dyskopatii?
- Skłony z prostymi nogami – maksymalne obciążenie dysków tylnych
- Skręty tułowia z obciążeniem – ścinanie dysków
- Przysiady głębokie ze sztangą – ekstremalny nacisk osiowy
- Martwy ciąg z zaokrąglonymi plecami – proszenie się o przepuklinę
- Siedzenie w głębokim fotelu/kanapie – pogłębiona kifoza lędźwiowa
- Bieganie po twardym podłożu – mikrowstrząsy przy osłabionych dyskach
- Podnoszenie ciężarów przez skłon – zamiast tego: przysiad z prostymi plecami
7. Kiedy operacja jest konieczna? Red flags
Operacja kręgosłupa to ostateczność, ale w niektórych sytuacjach jest niezbędna. Oto bezwzględne wskazania:
🚨 PILNIE ZGŁOŚ SIĘ NA SOR, JEŚLI:
Zespół ogona końskiego (cauda equina syndrome):
- Nagła utrata kontroli nad pęcherzem lub jelitami
- Drętwienie w okolicy krocza i wewnętrznych ud („siodła”)
- Narastające osłabienie obu nóg
- To stan zagrożenia życia – operacja w ciągu 24-48h!
Postępujący deficyt neurologiczny:
- Narastające osłabienie mięśni (np. opadanie stopy)
- Pogłębiające się drętwienie mimo leczenia
Kiedy rozważyć operację planową?
- Uporczywa rwa kulszowa trwająca >3 miesiące mimo rehabilitacji
- Znaczne ograniczenie jakości życia
- Duża przepuklina powodująca istotny ucisk struktur nerwowych
Pamiętaj: Decyzja o operacji powinna być wspólna – Ty, neurochirurg/ortopeda i fizjoterapeuta. Zawsze poproś o drugą opinię.
8. Rehabilitacja dyskopatii w gabinecie PureRehab
📋 PRZYPADEK PACJENTA: Marek, 45 lat, informatyk
Problem: Dyskopatia L5-S1 z przepukliną 8mm, rwa kulszowa, drętwienie stopy. Neurochirurg zaproponował operację.
Proces: 12 wizyt w PureRehab: terapia McKenzie, suche igłowanie, mobilizacje, program stabilizacji core, edukacja ergonomiczna.
Efekt: Po 10 tygodniach – 90% redukcja bólu, ustąpienie drętwienia, powrót do pracy bez ograniczeń. Kontrolne MRI po 6 miesiącach wykazało zmniejszenie przepukliny do 4mm. Operacja niepotrzebna.
W PureRehab w Nowej Iwicznej (blisko Piaseczna, Józefosławia, Lesznowoli) terapia dyskopatii obejmuje:
- ✅ Dokładna diagnostyka funkcjonalna – ocena kierunkowej preferencji (McKenzie), testy neurologiczne, analiza wyników MRI
- ✅ Indywidualny program terapeutyczny – dopasowany do TWOJEJ dyskopatii, nie ogólny schemat
- ✅ Terapia manualna i mobilizacje – poprawa ruchomości, redukcja napięć
- ✅ Suche igłowanie trigger points – natychmiastowa ulga w punktach spustowych
- ✅ Program ćwiczeń domowych – kluczowy element długoterminowego sukcesu
- ✅ Edukacja i profilaktyka – jak żyć z dyskopatią i zapobiegać nawrotom
➔ Przeczytaj też: Jak przygotować się do pierwszej wizyty u fizjoterapeuty?
9. Jak zapobiegać nawrotom dyskopatii?
Wyleczenie ostrego epizodu to dopiero początek. Kluczem do sukcesu jest profilaktyka nawrotów:
✅ Codzienna rutyna:
- Ćwiczenia stabilizacyjne (core) – 10-15 min dziennie
- Przerwy od siedzenia co 30-45 minut
- Spacer minimum 30 min dziennie
- Rozciąganie przed snem
✅ Długoterminowo:
- Utrzymuj prawidłową masę ciała (każdy kg to 4kg nacisku na dyski!)
- Rzuć palenie (dyski będą lepiej odżywione)
- Podnoś ciężary przez przysiad, nie przez skłon
- Ergonomiczne stanowisko pracy
- Regularna aktywność fizyczna (pływanie, nordic walking, joga)
- Materac średnio-twardy, wymiana co 8-10 lat
- Kontrolna wizyta u fizjoterapeuty co 6-12 miesięcy
10. FAQ – Najczęstsze pytania o dyskopatię
Czy dyskopatia to wyrok na całe życie?
Nie. Dyskopatia to stan, z którym można żyć w pełni aktywnie. Kluczem jest zrozumienie swojego ciała, regularne ćwiczenia i unikanie przeciążeń. Wielu pacjentów po odpowiedniej rehabilitacji wraca do sportu, w tym do biegania czy siłowni.
Czy mogę ćwiczyć na siłowni z dyskopatią?
Tak, ale mądrze. Unikaj ćwiczeń osiowych (przysiady ze sztangą, martwy ciąg z dużym ciężarem) i skrętów z obciążeniem. Skup się na ćwiczeniach wzmacniających core, mięśnie pośladkowe i pleców. Najlepiej pod okiem trenera znającego Twoją historię.
Czy basen pomaga przy dyskopatii?
Tak! Pływanie (szczególnie kraul i styl grzbietowy) to jedna z najlepszych aktywności przy dyskopatii. Woda odciąża kręgosłup, a ruch wzmacnia mięśnie. Unikaj żabki – powoduje przeprost lędźwiowy.
Jak spać z dyskopatią?
Najlepsza pozycja: Na boku z poduszką między kolanami (utrzymuje neutralne ustawienie miednicy). Alternatywnie: na plecach z małą poduszką pod kolanami. Unikaj spania na brzuchu. Materac: średnio-twardy.
Czy dyskopatia może cofnąć się sama?
Tak, częściowo. Badania pokazują, że przepukliny dyskowe mogą się zmniejszać samoistnie w ciągu 6-12 miesięcy dzięki procesom resorpcji. Im większa przepuklina, tym paradoksalnie większa szansa na jej naturalną redukcję. Warunek: odpowiednie postępowanie zachowawcze.
Ile trwa leczenie dyskopatii?
Zależy od stopnia zaawansowania:
- Lekka protruzja: 4-6 tygodni
- Przepuklina z rwą kulszową: 6-12 tygodni
- Ciężkie przypadki: 3-6 miesięcy
Kluczowa jest cierpliwość i systematyczność. Poprawa nie jest liniowa – będą lepsze i gorsze dni.
Czy MRI jest konieczne przy dyskopatii?
Nie zawsze. MRI zaleca się gdy:
- Objawy neurologiczne (drętwienie, osłabienie)
- Brak poprawy po 4-6 tygodniach leczenia
- Podejrzenie poważnej patologii
- Planowana jest operacja
W większości przypadków diagnoza kliniczna (wywiad + badanie) jest wystarczająca do rozpoczęcia leczenia.
ℹ️ WAŻNE: Ten artykuł ma charakter edukacyjny i nie zastępuje konsultacji z lekarzem lub fizjoterapeutą. Jeśli doświadczasz objawów zespołu ogona końskiego (utrata kontroli nad pęcherzem/jelitami, drętwienie krocza, obustronne osłabienie nóg) – zgłoś się NATYCHMIAST na SOR. To stan zagrożenia życia.
Źródła i literatura
- Brinjikji W, et al. Systematic literature review of imaging features of spinal degeneration in asymptomatic populations. AJNR Am J Neuroradiol. 2015.
- NICE Guidelines: Low back pain and sciatica in over 16s (NG59, 2016, updated 2020)
- Wytyczne Polskiego Towarzystwa Fizjoterapii dotyczące bólu kręgosłupa
- Chiu CC, et al. The probability of spontaneous regression of lumbar herniated disc. Clin Rehabil. 2015.
- McKenzie R, May S. The Lumbar Spine: Mechanical Diagnosis and Therapy. 2003.
- Kreiner DS, et al. An evidence-based clinical guideline for the diagnosis and treatment of lumbar disc herniation with radiculopathy. Spine J. 2014.
📚 Przeczytaj także
- ➔ Rwa kulszowa – co robić, gdy ból promieniuje do nogi? Kompletny przewodnik 2026
- ➔ Ból pleców przy pracy zdalnej – 5 ćwiczeń przy biurku
- ➔ Co na ból pleców? Skuteczne metody leczenia i rehabilitacji
- ➔ Dlaczego kręgosłup sztywnieje po stresie? 5 metod, które naprawdę działają
- ➔ Pierwsza wizyta u fizjoterapeuty – jak się przygotować
- ➔ Rehabilitacja ortopedyczna – nasza oferta
Zdiagnozowano u Ciebie dyskopatię?
Nie czekaj na pogorszenie! Umów się na konsultację z fizjoterapeutą specjalizującym się w leczeniu kręgosłupa.
Stworzymy dla Ciebie indywidualny plan terapii, który pomoże uniknąć operacji i wrócić do pełnej aktywności.
📍 ul. Graniczna 39, 05-500 Nowa Iwiczna
📞 Tel: 661 030 667
✓ Dokładna diagnostyka | ✓ Indywidualny program ćwiczeń | ✓ Ponad 90% pacjentów unika operacji
© 2026 Pure Rehab | Nowa Iwiczna
Artykuł ma charakter edukacyjny. Przed rozpoczęciem jakiejkolwiek terapii skonsultuj się z lekarzem lub fizjoterapeutą.